Капельница – это больно?
Современная инфузионная терапия (капельницы ) требует обеспечения надёжного венозного доступа. Обеспечиваться он может различными способами. Наиболее предпочтительным считается постановка гибкого внутривенного катетера – «флекса ». Такие катетеры подразделяются по размерам и маркируются каждый своим цветом.
Самыми удобными и надёжными для проведения инфузий являются поверхностные вены локтевого сгиба. Но могут катетеризироваться и другие вены – на предплечьях, кистях рук.
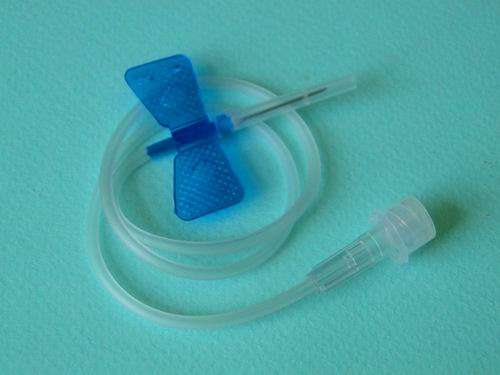
Для внутривенного введения препаратов могут использоваться и так называемые иглы-бабочки. Они тонкие и короткие, их удаётся поставить в периферические вены такого калибра, куда флекс поставить не удаётся. Их надёжная фиксация обеспечивается «крылышками », которые ложатся на кожу и фиксируются лейкопластырем.
Порой венозный периферический доступ у пациента крайне затруднён, а объёмы препаратов для инфузионной терапии весьма значительны и проводиться она должна на протяжении нескольких дней непрерывно, особенно при нахождении пациента в стационаре. В таких ситуациях выручает катетеризация центральных вен – чаще всего, подключичной. Эта манипуляция проводится под качественной местной анестезией (обезболиванием ) и абсолютно безболезненна.
Постановка периферических катетеров также практически безболезненна. Их конструкция такова, что они не требуют абсолютной обездвиженности места введения (как правило – верхней конечности), после проведённой капельницы катетер закрывается, до следующей капельницы пациент не ограничен в активных движениях и не испытывает особого дискомфорта.
Существующий уже почти два века метод инфузионной терапии постоянно совершенствуется: скажем, гибкие катетеры в широкой медицинской практике появились примерно 25 лет назад, применяются аппараты – инфузоматы для строгого дозированного ведения некоторых препаратов, постоянно модернизируются системы для внутривенного введения растворов.
Метод инфузионной терапии не имеет альтернативы: ведь это самый прямой путь для доставки лекарств в организм пациента.
Что будет, если ввести в вену воздух
При наборе лекарства в шприц в него попадает некоторое количество воздуха, который затем обязательно выпускают. Среди пациентов немало мнительных людей, которые очень обеспокоены тем, насколько опытна и добросовестна медсестра, делающая укол или ставящая капельницу. Считается, что если в вену попадет воздух, наступит смерть. Как же обстоит дело на самом деле? Существует ли такая опасность?
Воздушная эмболия
Закупорка кровеносного сосуда пузырьком воздуха называется воздушной эмболией. Вероятность такого явления давно рассматривается в медицине, и это, действительно, опасно для жизни, особенно если такая пробка попала в крупную артерию. В то же время, как утверждают медики, риск летального исхода при попадании воздушных пузырьков в кровь совсем мал. Чтобы закупорился сосуд и развились тяжелые последствия, нужно ввести не менее 20 куб. см воздуха, при этом он должен сразу попасть в крупные артерии.
Летальный исход случается редко, если компенсаторные возможности организма малы и помощь была оказана несвоевременно.
Особенно опасно попадание воздуха в сосуды в следующих случаях:
- при тяжелых операциях;
- при патологических родах;
- при тяжелых ранениях и травмах, когда повреждаются крупные сосуды.
Что происходит при попадании воздуха
Пузырек может блокировать движение крови по сосудам и оставить без кровоснабжения какую-либо область. Если пробка попала в коронарные сосуды, развивается инфаркт миокарда, если в сосуды, снабжающие кровью мозг, – инсульт. Такая тяжелая симптоматика наблюдается только у 1 % людей, которым в кровяное русло попал воздух.
Но пробка не обязательно закроет просвет сосуда. Она может долгое время двигаться по кровеносному руслу, частями попадать в более мелкие сосуды, затем в капилляры.
При попадании воздуха в кровь у человека могут появиться следующие симптомы :
- Если это были маленькие пузырьки, это никак не повлияет на самочувствие и здоровье. Единственное, что может появиться, – это синяки и уплотнения в месте укола.
- Если воздуха попадет больше, человек может почувствовать головокружение, недомогание, онемение в местах движения воздушных пузырьков. Возможна кратковременная потеря сознания.
- Если вколоть 20 куб. см воздуха и больше, пробка может закупорить сосуды и нарушить кровоснабжение органов. Редко может наступить смерть от инсульта или инфаркта.
При попадании мелких пузырьков воздуха в вену могут появиться синяки в месте укола.
При инъекциях
Стоит ли бояться попадания воздуха в вену при инъекциях? Все мы видели, как медсестра, перед тем как делать укол, щелкает по шприцу пальцами, чтобы из мелких пузырьков образовался один, и поршнем выталкивает из него не только воздух, но и небольшую часть лекарства. Делается это для полного удаления пузырьков, хотя такое количество, которое попадает в шприц при наборе раствора для инъекций, для человека неопасно, тем более что воздух в вене рассосется до того, как дойдет до жизненно важного органа. А выпускают его, скорее, с той целью, чтобы легче было вводить лекарство и укол был менее болезненным для пациента, ведь когда пузырек воздуха проникает в вену, человек испытывает неприятные ощущения, а на месте укола может образоваться гематома.
Через капельницу
Если к уколам люди относятся более спокойно, то капельница у некоторых вызывает панику, поскольку процедура достаточно длительная и медицинский работник может оставить пациента одного. Не удивительно, что больной испытывает тревогу потому, что раствор в капельнице закончится раньше, чем медик вытащит из вены иглу.
Как утверждают медики, беспокойства пациентов необоснованы, так как через капельницу пустить воздух в вену невозможно. Во-первых, перед тем как ее поставить, медик проделывает все те же манипуляции по удалению воздуха, что и со шприцем. Во-вторых, если лекарство закончится, он никак в кровеносный сосуд не попадет, поскольку давления в капельнице для этого недостаточно, в то время как давление крови довольно высоко и оно не даст ему проникнуть в вену.
Что касается еще более сложной медицинской аппаратуры, то там установлены специальные фильтрующие устройства, и удаление пузырьков осуществляется автоматически.
Советы
Чтобы избежать неприятных последствий при внутривенных введениях лекарства, лучше всего придерживаться некоторых правил:
- Обращаться за медицинской помощью в учреждения с хорошей репутацией.
- Избегать самостоятельного введения лекарств, особенно если такие навыки отсутствуют.
- Не давать делать уколы и ставить капельницы людям, не имеющим профессиональной подготовки.
- При вынужденном проведении процедур на дому тщательно удалять воздух из капельницы или шприца.
Заключение
Однозначно сказать, опасно ли попадание воздуха в кровоток, невозможно. Это зависит от конкретного случая, количества попавших пузырьков и от того, как скоро была оказана медицинская помощь. Если это произошло во время медицинских манипуляций, персонал больницы это сразу заметит и предпримет все необходимые меры для предотвращения опасности.
Дорогие друзья,
Родильный дом «Парацельс» поздравляет вас с Наступающими Новым годом и Рождеством! Желаем вам в грядущем году мира, добра, здоровья, как можно больше тепла и уюта, неисчерпаемых жизненных сил, достижения поставленных целей.
Пусть новый год сопровождается только положительными эмоциями и знаменательными событиями.
С праздником!
Катетеризация центральной вены
Что такое катетеризация центральной вены или центральный венозный катетер?
Центральный венозный катетер (ЦВК) представляет собой длинную гибкую трубочку, которая устанавливается в просвете крупной вены, фиксируется и может подсоединяться к системе для инфузий (капельнице) или шприцу. Эту манипуляцию и называют катетеризацией (установкой катетера).
В процессе установки такого катетера, пункция (укол) осуществляется в особых местах — в проэкции глубоко расположенных крупных вен, таких как подключичная (под правой или левой ключицей), внутренняя яремная (на правой или левой боковой поверхности шеи) , бедренная (в паху справа или слева). Эти вены не видны глазом, их можно найти по анатомическим ориентирам или увидеть с помощью УЗИ-аппарата, поэтому, катетеризацию центральных вен проводит только врач. Тогда как периферический венозный катетер устанавливают в поверхностные, подкожные вены в основном верхних конечностей, которые видны глазом. Установку такого катетера может проводить медсестра.
Для чего это бывает необходимо?
Все венозные катетеры широко используются в медицине для введения лекарственных препаратов непосредственно в кровоток, а также для забора крови. Катетер может стоять несколько суток, пока необходимо проводить лечение, что позволяет избежать многочисленных и болезненных прокалываний вен.
ЦВК предназначены для катетеризации крупных вен (подключичная, внутренняя яремная, бедренная).
Зачем же катетеризировать именно крупные сосуды?
Показания к установке ЦВК:
Основным показанием для постановки катетера в центральную вену является оказание неотложной помощи. При проведении реанимации и интенсивной терапии неотложных состояний, когда артериальное давление сильно снижается (шок), подкожные (периферические) вены на руках спадаются, перестают выбухать даже при наложении жгута и становятся не видны. Их пункция и катетеризация не возможна. Невозможно и введение жизненно важных медикаментов. Центральные же вены — более крупные, не спадаются, кровоток в них сохраняется. Поэтому катетеризация центральной вены может быть выполнена в критической ситуации и спасти жизнь пациента.
Кроме этого, для постановки центрального венозного катетера существуют следующие показания:
- Осуществление доступа к кровеносному руслу у тяжелых пациентов, длительно находящихся на лечении в условиях реанимации и интенсивной терапии;
- Для введения внутривенного (парэнтерального) питания, если поступление его через ЖКТ невозможно;
- При необходимости длительного введения веществ, которые раздражают периферические вены (адреномиметиков, антиаритмиков, при поведении химиотерапии у онкологических больных и др.);
- При плановых и неотложных операциях, если предполагается массивная кровопотеря и переливание больших объемов растворов и компонентов крови. Катетеризации одной периферической вены недостаточно;
- В случае если периферические вены на руках невозможно катетеризировать (тонкие, плохо выражены, тромбированы и др., а лечение или операцию необходимо проводить;
- При гемодиализе и гемофильтрации;
- Проведение операции на открытом сердце, с помощью аппарата искусственного кровообращения (АИК);
- Установка электрокардиостимулятора;
- Введение зонда в камеры сердца;
- Проведение рентгеноконтрастных исследований сердечно-сосудистой системы;
- Измерение центрального венозного давления (ЦВД), гемодинамический мониторинг;
Противопоказания:
Есть несколько противопоказаний к катетеризации центральных вен, которые являются относительными, поэтому по жизненным показаниям ЦВК в любом случае будет установлен.
К основным противопоказаниям относятся:
- Воспалительные процессы в месте введения.
- Нарушение свертываемости крови.
- Тромбоз вены, в которую планируется установить катетер.
- Травмы ключиц и двухсторонний пневмоторакс (для подключичного доступа).
Осложнения во время и после установки ЦВК:
- Пневмоторакс — скопление воздуха в плевральной полости при ранении плевры.
- Гемотораск — скопление крови в плевральной полости.
- Гидроторакс — скопление жидкости в плевральной полости, чаще связан с нахождением конца катетера в плевральной полости.
- Пункция артерии (позвоночной, сонной, подключичной) с кровотечением и появлением гематомы.
- Пункция лимфатических сосудов.
- Нарушение сердечного ритма при продвижении катетера. Частые желудочковые экстрасистолы или желудочковая тахикардия может указывать, что конец катетера находится прямо на трехстворчатом клапане.
- Неправильное направление ЦКВ.
- Повреждение нервов.
- Инфицирование катетера.
- Тромбоз вены (в процессе стояния катетера) и эмболия легочной артерии.
- Смещение подключичного катетера во внутреннюю яремную вену.
Считается, что катетеризация внутренней яремной вены сопровождается меньшим числом осложнений по сравнению с катетеризацией подключичной вены. При подключичном доступе велик риск пневмоторакса (повреждение плевры, покрывающей наши легкие) и непреднамеренное ранение подключичной артерий. В то же время в каких-то случаях удобнее использовать подключичный доступ, например: при гиповолемии и низком артериальном давлении у больного, двигательном возбуждении, наличие трахеостомы и т.д.
Для центрального венозного доступа чаще используют правую внутреннюю яремную вену или правую подключичную вену. Это связано с тем, что слева проходит грудной лимфатический проток и возможно непреднамеренное его повреждение во время катетеризации. А также по внутренней левой яремной вене происходит отток крови от доминирующего полушария головного мозга. И в случае возникновения гнойных или тромботических осложнений, неврологические последствия для пациента могут быть более серьезными.
При доступе через бедренную вену после катеризации пациент будет менее подвижен из-за повязки в паху. Есть повышенный риск тромботических осложнений и инфицирования катетера из-за близости промежности. Из плюсов можно отметить легкий вход в крупную вену, отсутствие по близости жизненно важных органов, которые можно непреднамеренно повредить. Это важно в случае оказания экстренной помощи и используется, как запасной вариант при невозможности выполнить центральную катетеризацию из другого доступа.
Процедура проводится в следующем порядке:
- Пациент лежит на спине.
- Врач дезинфицирует руки надевает стерильный халат и перчатки.
- Выбор места катетеризации и дезинфекция кожи пациента.
- Определение расположения вены по анатомическим признакам или с помощью ультразвуковой аппаратуры.
- Проведение местной анестезии места введения катетера лидокаином или новокаином.
- Пункция вены специальной иглой под местной анестезией и УЗ-контролем и получение венозной крови в шприце.
- Проведение по игле проводника в вену.
- Направление катетера в вену по проводнику.
- Удаление проводника.
- Проверка работы катетера (забор крови в шприц или подсоединение капельницы) и установка колпачка-заглушки на его конце.
- Фиксация катетера на коже лейкопластырем
- Наложение асептической повязки на катетер.
- Наблюдение за состоянием пациента после манипуляции. Появление новых жалоб, измерение АД, ЧСС, аускультация легких, рентген-контроль стояния катетера и состояния легких.
Что позволяет минимизировать осложнения?
- Выполнение манипуляции врачом соответствующей квалификации (анестезиолог-реаниматолог, ангио- и кардиохирург).
- Врач должен осмотреть и расспросить пациента (если это возможно) перед манипуляцией, на предмет выявления противопоказаний. Так же взвешивать риск возможных осложнений и пользу от предстоящей катетеризации и выбрать оптимальное место для катетеризации.
- Современные одноразовые наборы для катетеризации центральной вены имеют все необходимые инструменты. Они стерилизованы, гипоаллергенны, апирогенны и упакованы по всем правилам асептики еще на производстве, что исключает попадание микроорганизмов на катетер и к пациенту. Это помогает врачу выполнять катетеризацию в максимально стерильных условиях.
- Облегчить поиск вены, уменьшить риск осложнений позволяет проведение ультразвукового исследования, позволяющее уточнить индивидуальные особенности расположения венозных стволов пациента. В настоящее время все чаще катетеризацию центральных вен проводят под УЗИ-контролем, что позволяет сделать процедуру менее травматичной и болезненной, более быстрой и безопасной.